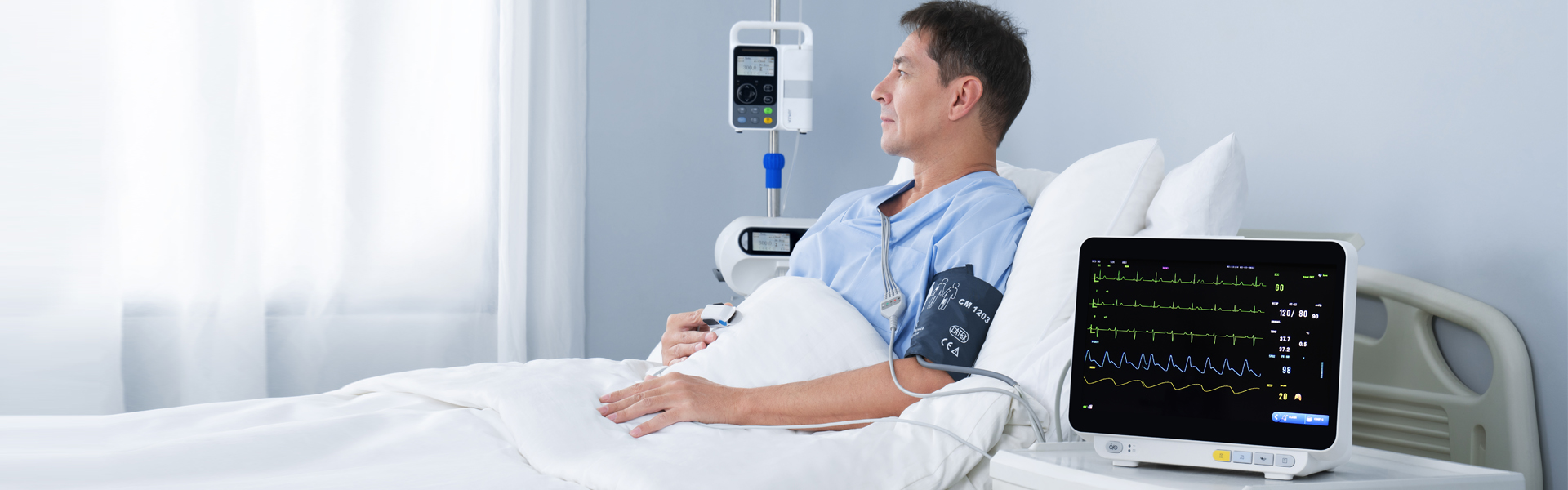
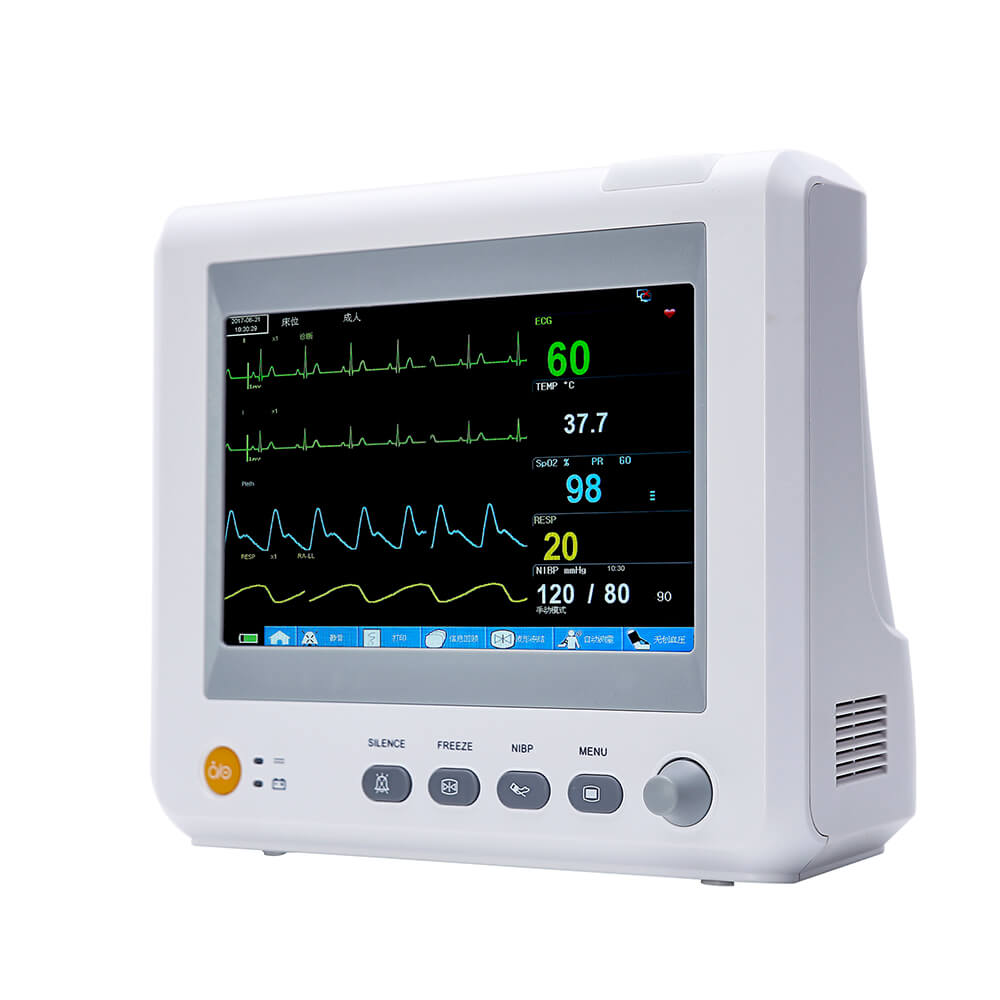
Multiparâmetro paciente monitor (classificação de monitores) pode fornecer informações clínicas em primeira mão e uma variedade desinais vitais parâmetros para monitoramento e resgate de pacientes. Ade acordo com o uso de monitores em hospitais, cAprendemos queeCada departamento clínico não pode usar o monitor para fins específicos. Em particular, o novo operador não conhece bem o monitor, o que resulta em muitos problemas no seu uso e impede a exploração completa das suas funções.Yonker açõesouso e princípio de funcionamento demultiparâmetro monitor Para todos.
O monitor de paciente pode detectar alguns sinais vitais importantes.sinais A obtenção de parâmetros de pacientes em tempo real, de forma contínua e por longos períodos, possui importante valor clínico. Além disso, a possibilidade de uso portátil, móvel e em veículos aumenta significativamente a frequência de utilização. Atualmente,multiparâmetro O monitor de paciente é relativamente comum e suas principais funções incluem ECG, pressão arterial, temperatura e respiração.SpO2, ETCO2, IBPdébito cardíaco, etc.
1. Estrutura básica do monitor
Um monitor geralmente é composto por um módulo físico contendo vários sensores e um sistema de computador integrado. Todos os tipos de sinais fisiológicos são convertidos em sinais elétricos pelos sensores e, em seguida, enviados ao computador para exibição, armazenamento e gerenciamento após pré-amplificação. Um monitor multifuncional abrangente pode monitorar ECG, respiração, temperatura, pressão arterial,SpO2 e outros parâmetros ao mesmo tempo.
Monitor modular de pacienteGeralmente são utilizados em unidades de terapia intensiva. São compostos por módulos discretos e destacáveis de parâmetros fisiológicos e monitores principais, podendo ser configurados com diferentes módulos de acordo com as necessidades específicas.
2. The uso e princípio de funcionamento demultiparâmetro monitor
(1) Cuidados respiratórios
A maioria das medições respiratórias nomultiparâmetromonitor de pacienteAdota-se o método de impedância torácica. O movimento do tórax durante a respiração provoca uma alteração na resistência corporal, que varia de 0,1 ω a 3 ω, conhecida como impedância respiratória.
Normalmente, um monitor capta sinais de alterações na impedância respiratória no mesmo eletrodo, injetando uma corrente segura de 0,5 a 5 mA com uma frequência portadora sinusoidal de 10 a 100 kHz através de dois eletrodos. ECG A forma de onda dinâmica da respiração pode ser descrita pela variação da impedância respiratória, e os parâmetros da frequência respiratória podem ser extraídos.
Os movimentos torácicos e os movimentos corporais não respiratórios causam alterações na resistência do corpo. Quando a frequência dessas alterações coincide com a banda de frequência do amplificador do canal respiratório, o monitor tem dificuldade em determinar qual é o sinal respiratório normal e qual é o sinal de interferência do movimento. Consequentemente, as medições da frequência respiratória podem ser imprecisas quando o paciente apresenta movimentos físicos intensos e contínuos.
(2) Monitorização invasiva da pressão arterial (PIA)
Em algumas cirurgias complexas, o monitoramento da pressão arterial em tempo real tem grande importância clínica, sendo necessário o uso de técnicas invasivas de monitoramento da pressão arterial para alcançá-lo. O princípio é o seguinte: primeiro, um cateter é implantado nos vasos sanguíneos do local a ser monitorado por meio de punção. A porta externa do cateter é conectada diretamente ao sensor de pressão, e uma solução salina normal é injetada no cateter.
Devido à função de transferência de pressão do fluido, a pressão intravascular será transmitida ao sensor de pressão externo através do fluido no cateter. Assim, é possível obter a forma de onda dinâmica das alterações de pressão nos vasos sanguíneos. A pressão sistólica, a pressão diastólica e a pressão média podem ser obtidas por métodos de cálculo específicos.
Deve-se atentar para a medição invasiva da pressão arterial: no início da monitorização, o instrumento deve ser ajustado para zero inicialmente; durante o processo de monitorização, o sensor de pressão deve ser mantido sempre no mesmo nível do coração. Para evitar a formação de coágulos no cateter, este deve ser irrigado continuamente com solução salina heparinizada, que pode se deslocar ou sair do lugar devido a movimentos. Portanto, o cateter deve ser fixado firmemente e inspecionado cuidadosamente, sendo necessários ajustes.
(3) Monitoramento de temperatura
O termistor com coeficiente de temperatura negativo é geralmente usado como sensor de temperatura em monitores. Monitores comuns fornecem a temperatura de um único ponto do corpo, enquanto instrumentos de alta tecnologia fornecem a temperatura de ambos os lados. Os tipos de sondas de temperatura corporal também são divididos em sondas de superfície e sondas de cavidade, usadas respectivamente para monitorar a temperatura da superfície e de cavidades do corpo.
Ao realizar a medição, o operador pode inserir a sonda de temperatura em qualquer parte do corpo do paciente, conforme a necessidade. Como diferentes partes do corpo humano possuem temperaturas diferentes, a temperatura medida pelo monitor corresponde ao valor da temperatura na parte do corpo do paciente onde a sonda foi inserida, podendo ser diferente do valor da temperatura na boca ou na axila.
WAo realizar uma medição de temperatura, existe um problema de equilíbrio térmico entre a parte do corpo do paciente a ser medida e o sensor na sonda. Isso ocorre porque, quando a sonda é colocada pela primeira vez, o sensor ainda não atingiu o equilíbrio térmico ideal com a temperatura corporal. Portanto, a temperatura exibida nesse momento não corresponde à temperatura real, sendo necessário aguardar um período para que o equilíbrio térmico seja alcançado e a temperatura real seja refletida com precisão. Além disso, é fundamental manter um contato adequado entre o sensor e a superfície do corpo. Se houver algum espaço entre o sensor e a pele, o valor da medição poderá ser inferior ao real.
(4) Monitoramento de ECG
A atividade eletroquímica das "células excitáveis" no miocárdio causa a excitação elétrica do miocárdio, o que provoca a contração mecânica do coração. A corrente de curto-circuito e de ação gerada por esse processo excitatório do coração flui através do condutor do volume corporal e se espalha para várias partes do corpo, resultando em uma diferença na corrente entre diferentes superfícies do corpo humano.
Eletrocardiograma O eletrocardiograma (ECG) consiste em registrar a diferença de potencial na superfície do corpo em tempo real, e o conceito de derivação refere-se ao padrão da forma de onda da diferença de potencial entre duas ou mais partes da superfície do corpo humano com a mudança do ciclo cardíaco. As derivações I, II e III, definidas inicialmente, são clinicamente chamadas de derivações bipolares padrão dos membros.
Posteriormente, foram definidas as derivações unipolares pressurizadas dos membros, aVR, aVL, aVF, e as derivações precordiais sem eletrodos V1, V2, V3, V4, V5, V6, que são as derivações de ECG padrão atualmente utilizadas na prática clínica. Como o coração é estereoscópico, a forma de onda de uma derivação representa a atividade elétrica em uma das superfícies de projeção do coração. Essas 12 derivações refletem a atividade elétrica em diferentes superfícies de projeção do coração a partir de 12 direções, permitindo o diagnóstico abrangente de lesões em diferentes partes do coração.
Atualmente, o eletrocardiógrafo padrão usado na prática clínica mede a forma de onda do ECG, e seus eletrodos de membros são colocados no pulso e tornozelo, enquanto os eletrodos no monitor de ECG são colocados de forma equivalente na região do tórax e abdômen do paciente. Embora a localização seja diferente, eles são equivalentes e sua definição é a mesma. Portanto, a condução do ECG no monitor corresponde à derivação no eletrocardiógrafo, e ambos têm a mesma polaridade e forma de onda.
Os monitores geralmente podem monitorar 3 ou 6 derivações, exibir simultaneamente a forma de onda de uma ou ambas as derivações e extrair parâmetros da frequência cardíaca por meio da análise da forma de onda.. PMonitores potentes podem monitorar 12 derivações e analisar ainda mais a forma de onda para extrair segmentos ST e eventos de arritmia.
Atualmente, oECGA monitorização da forma de onda, com sua capacidade de diagnóstico de estruturas sutis, não é muito eficaz, pois seu objetivo principal é monitorar o ritmo cardíaco do paciente por um longo período e em tempo real.. MasoECGOs resultados dos exames com o equipamento são medidos em um curto período de tempo e sob condições específicas. Portanto, a largura de banda de passagem do amplificador dos dois instrumentos não é a mesma. A largura de banda do eletrocardiógrafo é de 0,05 a 80 Hz, enquanto a do monitor geralmente é de 1 a 25 Hz. O sinal de ECG é relativamente fraco e facilmente afetado por interferências externas, sendo que alguns tipos de interferência são extremamente difíceis de superar, como:
(aInterferência de movimento. Os movimentos corporais do paciente causam alterações nos sinais elétricos do coração. A amplitude e a frequência desse movimento, se estiverem dentro da faixa de frequência cardíaca, podem variar.ECGA largura de banda do amplificador é um obstáculo difícil de superar para o instrumento.
(b)MInterferência eletromagnética. Quando os músculos sob o eletrodo de ECG são colados, um sinal de interferência eletromiográfica (EMG) é gerado, e o sinal de EMG interfere no sinal de ECG. Como o sinal de interferência EMG tem a mesma largura de banda espectral que o sinal de ECG, ele não pode ser simplesmente eliminado com um filtro.
(c) Interferência da faca elétrica de alta frequência. Quando a eletrocussão ou eletrocussão de alta frequência é utilizada durante a cirurgia, a amplitude do sinal elétrico gerado pela energia elétrica aplicada ao corpo humano é muito maior do que a do sinal de ECG, e a componente de frequência é muito rica, de modo que o amplificador de ECG atinge um estado de saturação, e a forma de onda do ECG não pode ser observada. Quase todos os monitores atuais são ineficazes contra essa interferência. Portanto, a função anti-interferência da faca elétrica de alta frequência do monitor exige apenas que o monitor retorne ao estado normal em até 5 segundos após a retirada da faca elétrica de alta frequência.
(d) Interferência no contato dos eletrodos. Qualquer perturbação no caminho do sinal elétrico do corpo humano até o amplificador de ECG causará ruído intenso que pode obscurecer o sinal de ECG, o que geralmente é causado por mau contato entre os eletrodos e a pele. A prevenção dessa interferência se dá principalmente pela utilização de métodos adequados. O usuário deve verificar cuidadosamente cada componente a cada utilização e o instrumento deve ser devidamente aterrado, o que não só ajuda a combater a interferência, mas, mais importante, protege a segurança dos pacientes e dos operadores.
5. Não invasivomonitor de pressão arterial
A pressão arterial refere-se à pressão exercida pelo sangue nas paredes dos vasos sanguíneos. Durante cada contração e relaxamento do coração, a pressão do fluxo sanguíneo na parede do vaso também se altera, sendo diferente entre as pressões arteriais e venosas, e variando também entre diferentes partes do corpo. Clinicamente, os valores de pressão correspondentes aos períodos sistólico e diastólico nas artérias, medidas na mesma altura do braço, são frequentemente utilizados para caracterizar a pressão arterial, denominadas pressão arterial sistólica (ou hipertensão) e pressão arterial diastólica (ou hipotensão), respectivamente.
A pressão arterial é um parâmetro fisiológico variável. Ela está intimamente ligada ao estado psicológico, emocional, postura e posição da pessoa no momento da medição. Se a frequência cardíaca aumenta, a pressão arterial diastólica sobe; se a frequência cardíaca diminui, a pressão arterial diastólica também diminui. À medida que o número de batimentos cardíacos aumenta, a pressão arterial sistólica também aumenta. Pode-se dizer que a pressão arterial não será exatamente a mesma em cada ciclo cardíaco.
O método de vibração é um novo método não invasivo de medição da pressão arterial desenvolvido na década de 70.e seuO princípio consiste em usar o manguito para inflá-lo até uma determinada pressão, quando os vasos sanguíneos arteriais estão completamente comprimidos e bloqueiam o fluxo sanguíneo arterial. Em seguida, com a redução da pressão do manguito, os vasos sanguíneos arteriais apresentarão um processo de mudança, passando de bloqueio completo → abertura gradual → abertura total.
Nesse processo, como o pulso da parede vascular arterial produz ondas de oscilação gasosa no gás presente no manguito, essa onda de oscilação apresenta uma correspondência definida com a pressão arterial sistólica, a pressão diastólica e a pressão média. Assim, as pressões sistólica, média e diastólica do local de medição podem ser obtidas medindo, registrando e analisando as ondas de vibração de pressão no manguito durante o processo de deflação.
A premissa do método vibratório é encontrar o pulso regular da pressão arterial.. EUNo processo de medição propriamente dito, devido aos movimentos do paciente ou interferências externas que afetam a variação de pressão no manguito, o instrumento não conseguirá detectar as flutuações arteriais regulares, o que pode levar a uma falha na medição.
Atualmente, alguns monitores adotaram medidas anti-interferência, como o uso do método de deflação em escada, em que o software determina automaticamente a interferência e as ondas de pulsação arterial normais, conferindo-lhes um certo grau de capacidade anti-interferência. No entanto, se a interferência for muito severa ou durar muito tempo, essa medida anti-interferência não terá efeito. Portanto, durante a monitorização não invasiva da pressão arterial, é necessário garantir boas condições de teste, atentando-se também para o tamanho, posicionamento e ajuste da braçadeira.
6. Monitoramento da saturação arterial de oxigênio (SpO2)
O oxigênio é uma substância indispensável para as atividades vitais. As moléculas de oxigênio ativo no sangue são transportadas para os tecidos de todo o corpo, ligando-se à hemoglobina (Hb) para formar a hemoglobina oxigenada (HbO2). O parâmetro utilizado para caracterizar a proporção de hemoglobina oxigenada no sangue é chamado de saturação de oxigênio.
A medição não invasiva da saturação arterial de oxigênio baseia-se nas características de absorção da hemoglobina e da hemoglobina oxigenada no sangue, utilizando dois comprimentos de onda diferentes de luz vermelha (660 nm) e luz infravermelha (940 nm) que atravessam o tecido e são convertidos em sinais elétricos pelo receptor fotoelétrico. Além disso, outros componentes do tecido, como pele, osso, músculo, sangue venoso, etc., apresentam sinais de absorção constantes. Apenas o sinal de absorção da HbO2 e da Hb na artéria varia ciclicamente com o pulso, sendo obtido pelo processamento do sinal recebido.
Pode-se observar que esse método só consegue medir a saturação de oxigênio no sangue arterial, e a condição necessária para a medição é o fluxo sanguíneo arterial pulsátil. Clinicamente, o sensor é colocado em partes do tecido com fluxo sanguíneo arterial e espessura fina, como dedos das mãos e dos pés, lóbulos das orelhas e outras áreas. No entanto, se houver movimento vigoroso na área medida, isso afetará a extração desse sinal de pulsação regular e a medição não poderá ser realizada.
Quando a circulação periférica do paciente está gravemente comprometida, ocorre uma diminuição do fluxo sanguíneo arterial no local da medição, resultando em medições imprecisas. Quando a temperatura corporal no local da medição de um paciente com perda sanguínea significativa está baixa, a incidência de luz intensa sobre a sonda pode interferir no funcionamento do dispositivo fotoelétrico receptor, também resultando em medições imprecisas. Portanto, deve-se evitar luz intensa durante as medições.
7. Monitoramento do dióxido de carbono respiratório (PetCO2)
A concentração de dióxido de carbono na respiração é um importante indicador de monitoramento para pacientes anestesiados e pacientes com doenças do sistema respiratório e metabólico. A medição do CO2 utiliza principalmente o método de absorção infravermelha; ou seja, diferentes concentrações de CO2 absorvem diferentes graus de luz infravermelha específica. Existem dois tipos de monitoramento de CO2: por fluxo principal e por fluxo lateral.
O tipo convencional posiciona o sensor de gás diretamente no duto respiratório do paciente. A conversão da concentração de CO2 no gás respiratório é realizada diretamente, e o sinal elétrico é então enviado ao monitor para análise e processamento, obtendo-se os parâmetros de PetCO2. O sensor óptico de fluxo lateral é posicionado no monitor, e a amostra do gás respiratório do paciente é extraída em tempo real por um tubo de amostragem, sendo enviada ao monitor para análise da concentração de CO2.
Ao realizar a monitorização de CO2, devemos estar atentos aos seguintes problemas: Como o sensor de CO2 é um sensor óptico, durante o uso, é necessário evitar a contaminação grave do sensor, como por secreções do paciente; Os monitores de CO2 de fluxo lateral geralmente são equipados com um separador de gás-água para remover a umidade do gás respiratório. Verifique sempre se o separador de gás-água está funcionando corretamente; caso contrário, a umidade no gás afetará a precisão da medição.
A medição de diversos parâmetros apresenta algumas deficiências difíceis de superar. Embora esses monitores possuam um alto grau de inteligência, atualmente não podem substituir completamente os seres humanos, sendo ainda necessário que os operadores analisem, julguem e interpretem os dados corretamente. A operação deve ser cuidadosa e os resultados das medições devem ser avaliados com precisão.
Data da publicação: 10 de junho de 2022